Síndrome de Stevens-Johnson: sintomas e por que ela é considerada emergência médica
A síndrome de Stevens-Johnson é uma condição rara, mas potencialmente fatal, que exige reconhecimento rápido e conduta imediata.
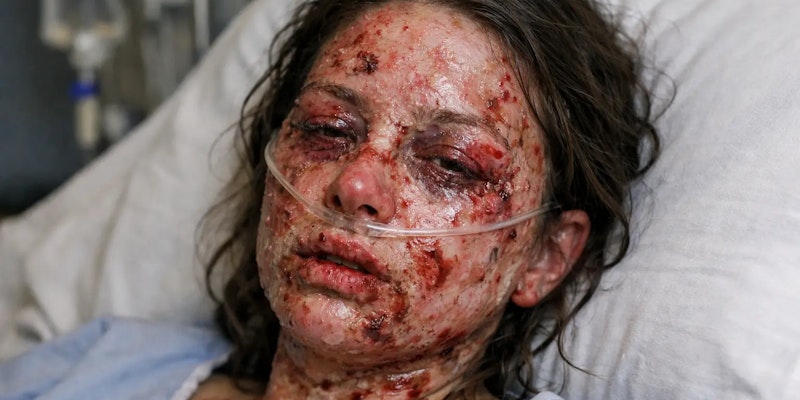
Trata-se de uma reação cutânea grave geralmente desencadeada por medicamentos, na qual o próprio sistema imunológico passa a atacar células da pele e das mucosas, provocando inflamação intensa e destruição tecidual.
Diferente de uma alergia a medicamento comum, a síndrome de Stevens-Johnson evolui de forma sistêmica. Os primeiros sintomas podem se assemelhar a um quadro gripal, mas em poucos dias surgem lesões na pele, dor intensa e áreas de descolamento cutâneo.
Quando extensa, a perda da barreira protetora da pele aumenta o risco de infecção, favorece desidratação e pode comprometer órgãos internos. Apesar de rara, a gravidade da evolução justifica atenção imediata.
Quanto mais precoce for a identificação da reação adversa grave, maior a chance de reduzir complicações.
O que é síndrome de Stevens-Johnson
A síndrome de Stevens-Johnson é uma forma grave de hipersensibilidade medicamentosa caracterizada por inflamação intensa da pele e das mucosas. Ela faz parte de um espectro de doenças que incluem a necrólise epidérmica tóxica, condição ainda mais extensa e grave.
Como ocorre a reação imunológica grave?
Na síndrome de Stevens-Johnson, o problema não está apenas na pele. A condição começa com uma resposta exagerada do sistema imunológico a determinado medicamento ou, em menor proporção, a infecções. O fármaco ou seu metabólito passa a ser reconhecido como ameaça.
A partir daí, células de defesa ativam um processo inflamatório intenso que leva à destruição de queratinócitos, as principais células da epiderme. Esse mecanismo caracteriza uma hipersensibilidade medicamentosa do tipo tardia.
Há liberação de mediadores inflamatórios que provocam morte celular e perda da integridade da pele. O resultado é semelhante ao observado em queimaduras cutâneas, com áreas dolorosas, avermelhadas e propensas a descolamento.
Sintomas iniciais
Os primeiros sinais da síndrome de Stevens-Johnson costumam surgir entre 1 e 3 semanas após o início do medicamento desencadeante.
No início, o quadro pode ser confundido com infecção viral, já que é comum aparecer febre, mal-estar intenso, dor no corpo e dor de garganta. Pode, também, haver irritação ocular e desconforto ao engolir. Essa fase sistêmica antecede as lesões na pele.
Em poucos dias, surgem manchas avermelhadas ou arroxeadas, sensíveis ao toque. As mucosas — como boca, olhos e região genital — são frequentemente acometidas, o que causa dor ao se alimentar ou lacrimejamento intenso.
O reconhecimento precoce dessa sequência é decisivo. A presença de sintomas gerais associados a alterações cutâneas após uso recente de medicamento deve sempre levantar suspeita de reação cutânea grave.
Evolução das lesões cutâneas e comprometimento das mucosas
As primeiras lesões na pele costumam aparecer como manchas avermelhadas ou arroxeadas, planas, que podem se expandir rapidamente. Essas áreas tornam-se dolorosas e sensíveis ao toque.
Com a progressão do processo inflamatório, surgem bolhas e erosões. As mucosas são frequentemente acometidas. Boca, lábios, olhos e região genital podem apresentar ulcerações dolorosas. A alimentação torna-se difícil. O desconforto ocular pode evoluir para conjuntivite intensa.
Descolamento da pele e diferença para necrólise epidérmica tóxica
A principal diferença entre síndrome de Stevens-Johnson e necrólise epidérmica tóxica está na extensão da área afetada.
Quando o comprometimento é inferior a 10% da superfície corporal, o quadro é classificado como síndrome de Stevens-Johnson. Entre 10% e 30%, considera-se uma forma de sobreposição. Acima de 30%, caracteriza-se necrólise epidérmica tóxica, associada a maior risco de complicações sistêmicas.
Saiba mais: Dermatite atópica: especialistas, causas e tratamentos
Medicamentos mais associados e o papel da farmacovigilância
A síndrome de Stevens-Johnson está frequentemente relacionada ao uso de determinados medicamentos.
Entre os mais associados estão alguns antibióticos, anticonvulsivantes, anti-inflamatórios não esteroidais e medicamentos utilizados para tratamento de gota ou infecções virais. Embora o risco individual seja baixo, trata-se de uma reação adversa grave que pode ocorrer mesmo em pessoas sem histórico prévio de alergia.
Suspensão do medicamento e necessidade de hospitalização
Diante da suspeita de síndrome de Stevens-Johnson, a conduta imediata é suspender o medicamento potencialmente desencadeante, sempre sob orientação médica. A interrupção precoce reduz progressão da reação cutânea grave e pode diminuir a extensão das lesões na pele.
Possíveis complicações e sequelas
Durante a internação, as principais complicações envolvem risco de infecção, sepse, desequilíbrio hidroeletrolítico e comprometimento respiratório. A perda extensa da barreira cutânea favorece a entrada de bactérias e aumenta a vulnerabilidade do organismo.
Em parte dos pacientes, podem ocorrer alterações na pigmentação da pele, cicatrizes ou sensibilidade persistente. Há ainda relatos de impacto emocional significativo após a hospitalização, especialmente quando o quadro foi extenso ou exigiu cuidados intensivos.
Embora rara, a síndrome de Stevens-Johnson apresenta taxa de mortalidade que varia conforme a extensão da área corporal comprometida e as condições clínicas do paciente.
Identificar sinais precoces, comunicar o uso recente de remédios e buscar assistência médica imediata são medidas essenciais diante de suspeita de emergência médica. Para consultar orientações oficiais, indicações, contraindicações e possíveis efeitos colaterais graves, acesse as bulas digitais da Sara.
Veja mais sobre: Saúde
Cetoprofeno: para que serve e quando esse remédio costuma ser indicado?
Cetoprofeno é anti-inflamatório, analgésico e antitérmico. Veja quando pode ser indicado e quais cuidados exige.
Para que serve furoato de mometasona? Veja quando usar com segurança
Furoato de mometasona pode ser usado em rinite, sinusite, pólipos nasais e doenças de pele. Veja indicações e cuidados.
Cloridrato de ondansetrona: para que serve e quando pode ser indicado?
Ondansetrona pode ser indicada para náuseas e vômitos em contextos específicos. Veja como age, efeitos colaterais e cuidados.
Risperidona: para que serve, quando é indicada e o que observar?
Risperidona é usada em psicoses, transtorno bipolar e irritabilidade no autismo. Veja indicações, efeitos e cuidados.